真相一
中国每6分钟,就有1个人被查出癌症。
中国每年新增癌症病例约350万,约有250万人因此死亡。
中国的胃癌和肺癌患病率在世界排名较高,肺癌仍是最普遍和最致命的癌症。
在中国,每10个女性,就有一人患乳腺癌、或者认识患有乳腺癌的朋友。中国乳腺癌发病率究竟有多可怕——中国乳腺癌发病率的增速是,全球平均增速的两倍,在全世界排第一。
真相二
乳腺癌的死亡率,仅排第5。也就是说,多数乳腺癌可以治愈。乳腺癌患者中,每4人,不到1人死亡。
尤其是,早期发现的乳腺癌治愈率达90%以上。
问题来了:怎样在早期发现乳腺癌?
答案是:1、肿块;2、皮肤改变。常见为浅表静脉怒张,酒窝征和桔皮样皮肤;3、乳头乳晕改变,乳头扁平、凹陷、回缩,甚至乳头陷入晕下,导致乳晕变形。4、乳头溢液;5、疼痛;6、腋淋巴结肿大。
真相三
乳腺癌不是女人的专利!男性乳腺癌发病率,约为1/20万,占全部乳腺癌患者的1%。60岁—70岁是男性乳腺癌的高发期。
真相四
乳腺癌的发病原因和其他恶性肿瘤一样至今没有明确结论;而乳腺增生则是一种既非炎症,又非肿瘤的病变,它主要由内分泌失调引起,和个人的精神状况密切相关。
科学研究表明,乳腺增生和乳腺癌是两码事,它们之间没有必然的联系。
真相五
哪些情况,容易患乳腺癌?你一定知道很多,比如长期便秘、长期化浓妆、以及常吃烧烤的人。但这两条,你未必知道——
1,过量摄入高糖高脂的食品、经常喝酒的人,容易患乳腺癌。因为,过多的脂肪会刺激雌激素分泌,而大量雌激素的堆积会提高乳腺癌的发病率。
2,熬夜的人,尤其是上夜班的人,容易患乳腺癌。这是因为人造光抑制了体内褪黑激素的分泌(这种激素只在黑夜产生),而褪黑激素水平降低会促进雌激素的分泌(又是雌激素)。所以,上夜班的时间越长,患乳腺癌的可能性就越大。
真相六
很多人其实不是死于疾病,而是死于无知,前几天无意听到视频中姚贝娜说了一句:感觉身上不好的东西就割掉,乳腺是割了,生命也割了,惋惜 一个天籁之音她不知到道平时的养护重要性,肿块到纤维瘤到组织癌变到切除,殊不知当有肿块时我们几秒钟的时间就可以消除,很多美业人一直在做乳腺养护 ,到底帮助了多少人,养护不只是一个健康理念,更重要是有踏踏实实的核心技术帮助到客户。
必修课
一、乳腺癌的发病高危人群
1.遗传因素
约5%~10%的乳腺癌是由2个分别被称作乳腺癌易感基因1(BRCA1)和乳腺癌易感基因2(BRCA2)的基因突变引起的。如果一个人遗传了上述突变的基因,就会使乳腺癌患病危险增加。因此,有乳腺癌家族史,尤其一级亲属(父母、姐妹)曾患乳腺癌者,其患乳腺癌风险升高。
2.月经因素
月经初潮早(<12岁)或绝经延迟(>55岁)可造成乳腺癌发病风险升高,其原因与体内雌激素的作用时间有关。
3.生育因素
未生育及30岁后第1次生产的女性乳腺癌发生风险轻度升高。生育后自己哺乳的妇女乳腺癌发生风险轻度降低。
4.射线影响
青少年时期因淋巴瘤等疾病,胸部接受过放射治疗者,乳腺癌发生风险升高。
5.激素替代治疗
更年期女性应用补充激素的方法来缓解更年期症状者,自身发生乳腺癌的风险升高(近期也有不同观点)。
6.乳腺非典型增生
乳腺非典型增生为癌前病变,将来发生乳腺癌的机会明显增加,但普通乳腺增生并不增加乳腺癌风险。
7.一侧患乳腺癌
一侧患乳腺癌的女性,对侧乳房再发生癌的机会比正常人群大,所以,乳腺癌患者须定期随访观察。
8.生活方式
长期饮酒的女性乳腺癌风险升高。肥胖,尤其是绝经后肥胖者也较正常体重者乳腺癌发病率高。
二、生活中怎样预防乳腺癌?
1.保持体形,不要发胖
如果你不能尽早生孩子是为了保持体形,那就继续努力保持下去,不要发胖,因为发胖既毁了女人的虚荣心,又毁掉你的健康。
过量摄入高糖高脂的食品、经常喝酒等等都会导致女性身体里储存过多的脂肪,这些脂肪将刺激雌激素分泌,而大量雌激素的堆积会提高乳腺癌的发病率。所以,要降低乳腺癌风险,就要降控制体内雌激素水平,要控制激素水平,就必须节食——多吃蔬菜多吃鱼,少吃烧烤少喝酒,这保证对你有百利而无一害。
2.没事少熬夜,有空多睡觉
现在很多高强度、三班倒的工作都拒绝女性?那正好,你也拒绝它。因为熬夜不仅让人眼袋发黑、皮肤干燥、面容枯槁,更危险的是它还会增加女性乳腺癌的发病几率。丹麦科学家研究发现,上夜班的女性患乳腺癌的可能性更高,而且上夜班的时间越长,患乳腺癌的可能性就越大。这是因为人造光抑制了体内褪黑激素的分泌(这种激素只在黑夜产生),而褪黑激素水平降低会促进雌激素的分泌(又是雌激素)。所以要想远离乳腺癌,最简单的方法就是不要熬夜,每天晚上好好睡一个兼具保健功效的“美容觉”。
3.一场自然的生养很重要
在一项由牛津大学主持的“百万妇女乳腺癌成因研究”项目后,科学家得出结论:女性生育越多、哺乳时间越长,患乳腺癌的风险就越低。如果一个女人一辈子生5个孩子,每隔2年生一个,而且每个孩子都用母乳喂养,那么这个女人乳腺癌的发病率将下降50%或者更多。
从优生优育的角度,医生都建议女性最好在年轻时候生孩子,再考虑到对自身的保护,30岁之前生育是比较推荐的做法,因为孕激素对女人有很大的保护作用。怀孕、分娩、哺乳虽然辛苦,但也大大增强了女性的抗病能力,而且这种能力越早获得,对于防止乳腺癌的发生就越有帮助。所以如果女性有生育意愿,在条件允许的情况下可以考虑尽早生育。
三、如何早期发现乳腺癌?
和其他疾病一样,早期发现是保证乳腺癌良好预后的前提。乳腺癌多以乳房包块(结节、肿物)为首发症状,可伴随乳房皮肤凹陷(酒窝征),少数表现为乳头溢液、乳房疼痛等,个别病例出现乳房红肿及变硬。而早期病例可无任何临床症状,那么如何才能早期发现乳腺癌呢?积极参与乳腺癌普查及定期的乳房查体是早期诊断的有效方法。
1.自检
加强防癌意识,定期、规律的乳房自检,及时发现乳房异常并到乳腺专科就诊非常重要。建议成年女性在每次月经过后7~14天进行自我乳房检查。
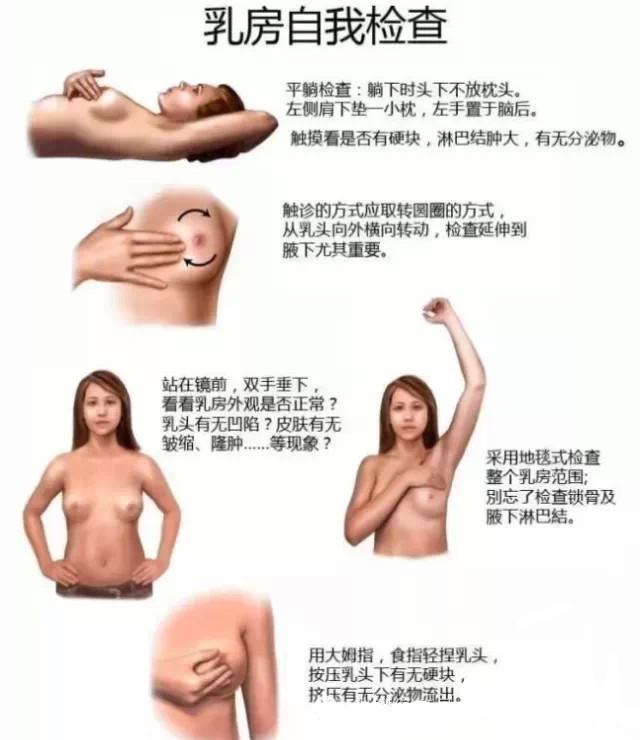
2.影像学检查
乳腺X线摄影是早期发现乳腺癌的主要手段之一,40岁以上女性应每1~1.5年检查1次,对于高危人群,可提前至35岁。超声检查可发现1 cm以下触诊无法触及的小结节,有时比X线更敏感,尤其适合年轻、腺体组织致密人群。这两种影像学检查各有优缺点,二者可互补。而乳腺磁共振成像检查可用于少数患者的补充检查。

3.乳管镜检查
该检查适合有乳头溢液的患者。
4.病理诊断
病理诊断是乳腺癌诊断的“金标准”。目前空芯针穿刺活检(CNB)是最为直接、简单、损伤小、确诊率高的确诊手段,早已成为国际乳腺癌专家组推荐的常规、标准的检查方法。而手术切除快速冰冻病理活检应用已越来越少。
乳房自检
具体方法
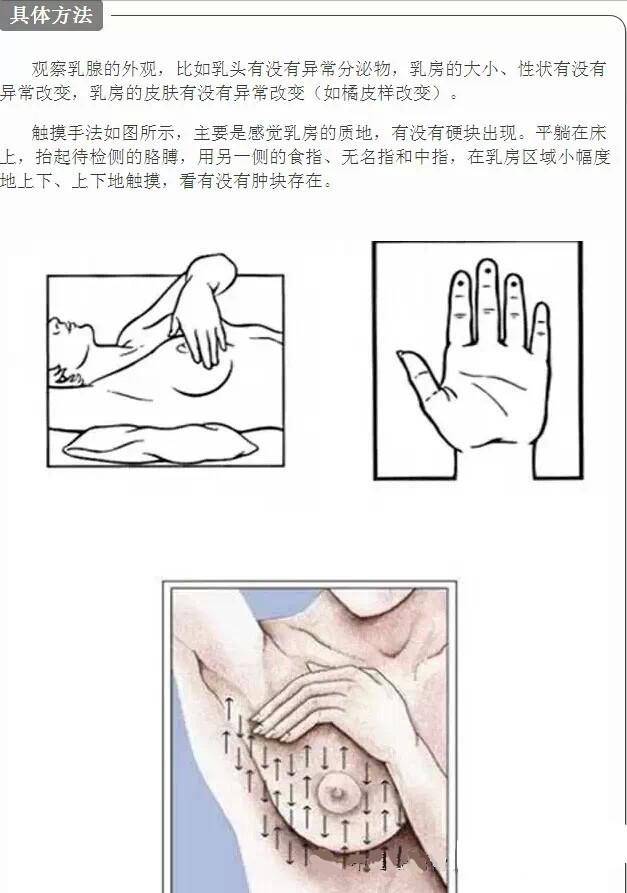
观察乳腺的外观,比如乳头有没有异常分泌物,乳房的大小、性状有没有异常改变,乳房的皮肤有没有异常改变(如橘皮样改变)。
触摸手法如图所示,主要是感觉乳房的质地,有没有硬块出现。平躺在床上,抬起待检侧的胳膊,用另一侧的食指、无名指和中指,在乳房区域小幅度地上下、上下地触摸,看有没有肿块存在。
站着摸不如躺着摸
对于没有太多「实战经验」的童鞋们,我的建议是:绝对还是「站着不如躺着」。
原因是这样的:由于重力作用,当我们站立的时候,乳腺组织相对集聚在下半部分,重叠的腺体显得特别厚实,小肿块容易隐匿其中;而平躺时,乳腺组织相对平摊,厚薄不受地心引力影响。这样手检更容易检查出有意义的肿块。
我怎么知道摸到的是什么
光会摸,不知道摸的是什么怎么办?别着急,我教给你们简单易行的方法。
「嘴唇」正常的乳腺组织柔软疏松,手感就像你的嘴唇。
「鼻头」小叶增生组织摸上去就像鼻头的感觉,有点韧但很有弹性——整容隆鼻的美女除外。
「额头」最可怕的乳腺癌的肿块,摸起来就像你的额头,摸上去硬硬的,而且不易推动。
如果还是不太确定,那就尽快找经验丰富的乳腺专业医生检查下。
不要忘检查乳头乳晕区域
记得在最后挤压一下乳头,观察是否有溢液,记得看清楚是哪个孔出现情况。如果第二天要来看门诊,记得不要过度挤压,水都挤光了,医生就没法判断溢液的性质跟程度了。
四、乳腺癌的分期与治疗
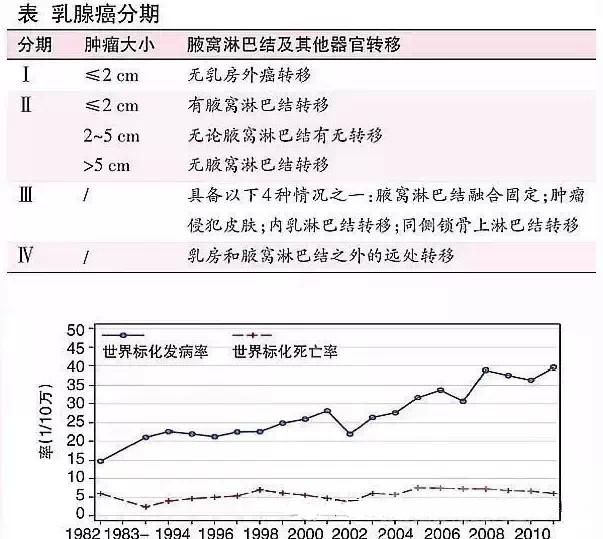
1.分期
根据肿瘤大小、淋巴结转移情况和是否存在其他器官转移,乳腺癌分为4期(表)。
2.外科治疗
手术切除肿瘤仍是治疗乳腺癌的主要手段。自20世纪70年代以来,保留乳房(保乳)手术开展越来越多,已成为乳腺癌的首选、标准治疗模式。
外科手术对腋窝的处理也有很大进步。传统腋窝淋巴结清扫使相当一部分患者发生患侧上肢水肿,影响其生活质量。前哨淋巴结活检(SLNB)只切取1至数枚代表性淋巴结,即可了解腋窝淋巴结转移情况,使近70%的患者免于腋窝清扫。
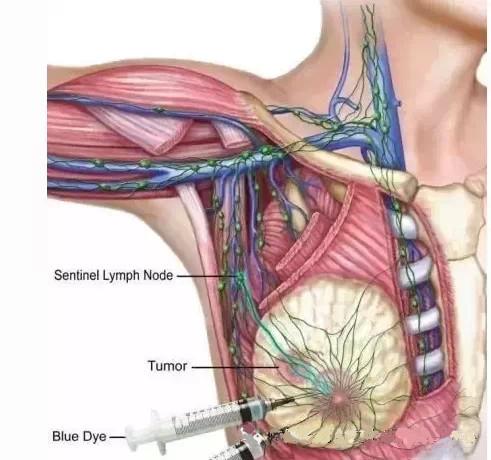
乳房重建技术
对于因病情必须切除乳房的患者十分重要,其包括自体组织重建和异体组织(假体)重建,均对乳腺癌的预后无不良影响。
化学治疗(化疗)
化疗是一种全身治疗,是控制远处转移、减少复发的重要手段。化疗可在术后,也可在术前进行,须由医生根据不同病情决定。
内分泌治疗
乳房是女性性征器官,受体内雌激素影响。所以针对雌激素的治疗对乳腺癌患者十分重要。内分泌治疗只针对雌激素受体(ER)或孕激素受体(PR)阳性患者,这些患者占全部病例的50%左右。
放射治疗(放疗)
放疗主要用于肿瘤病灶较大、淋巴结转移较多或接受保乳治疗的患者。其目的是杀灭术后残留在局部的癌细胞,减少复发风险。
生物靶向治疗
基因异常能影响肿瘤的发生发展,而针对癌细胞某些异常基因的治疗就是靶向治疗。目前我国临床应用的乳腺癌特异性靶向药物只有曲妥珠单抗,用于原癌基因人类表皮生长因子受体2(HER-2)基因高表达患者,这类患者仅占全部乳腺癌的1/4以下。
乳腺癌诊治误区
误区1:未触及乳房肿块就不会有乳腺癌?未触及肿块并不意味着一定未患乳腺癌,这可能因为肿块太小难以触及或自检手法不正确导致,还可能是某些表现为其他形式的乳腺癌。
误区2:穿刺会造成乳腺癌的转移? 无证据表明CNB可促使良性乳腺疾病恶变或导致乳腺癌种植、转移,CNB是一种安全可靠和值得推广的活检方式。
误区3:乳房活检后不马上治疗会影响预后?乳腺癌是一种慢性病,一般来说,穿刺活检后3~4周内或外科开放活检后2周内开始治疗并不影响疗效。
误区4:术前治疗会造成肿瘤发展,应该先手术?研究表明,作为全身治疗手段的化疗、内分泌治疗及靶向治疗不仅可以缩小乳腺上的肿瘤,还可以控制转移灶和微转移灶等。
误区5:保乳不安全?保乳手术提高了患者的生活质量,但并未以高复发、甚至牺牲生命为代价。治疗不规范是导致术后复发的主要因素。
误区6:治疗时先使用贵的、好的、副反应轻的化疗药物?不同患者可能对不同化疗药效果不同,也会对其产生不同的副反应,因而“好药”是因人而异的。
误区7:内分泌治疗没有化疗可靠?内分泌治疗是乳腺癌抗肿瘤治疗中的一种重要手段,而且高效低毒,疗效持续时间长,在部分患者中它可以达到甚至超过化疗的效果。
误区8:乳腺增生必须治疗,否则会癌变?只有少数重度非典型增生病例才有可能发展为乳腺癌而须治疗,绝大多数患者只是普通增生,发生乳腺癌风险并不高,也无须治疗